Ο όρος ονυχομυκητίαση (μύκητας των νυχιών των ποδιών και των νυχιών των χεριών) περιγράφει μια μυκητιασική λοίμωξη των νυχιών που προκαλείται από δερματόφυτα, μη δερματοφυτικές μούχλες ή ζυμομύκητες. Υπάρχουν τέσσερις κλινικά διακριτές μορφές ονυχομυκητίασης. Η διάγνωση βασίζεται σε εξέταση με CON, μικροσκόπηση και ιστολογία. Τις περισσότερες φορές, η θεραπεία περιλαμβάνει συστηματική και τοπική θεραπεία, μερικές φορές καταφεύγοντας σε χειρουργική αφαίρεση.
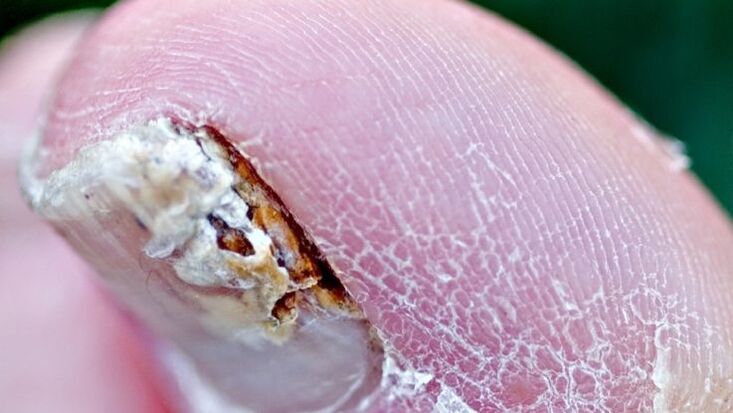
Παράγοντες που συμβάλλουν στον μύκητα των νυχιών
- Αυξημένη εφίδρωση (υπεριδρωσία).
- Αγγειακή ανεπάρκεια. Παραβίαση της δομής και του τόνου των φλεβών, ιδιαίτερα των φλεβών των κάτω άκρων (τυπική ονυχομυκητίαση των νυχιών των ποδιών).
- Ηλικία. Η συχνότητα της νόσου στους ανθρώπους αυξάνεται με την ηλικία. Στο 15-20% του πληθυσμού, η παθολογία εμφανίζεται σε ηλικία 40-60 ετών.
- Ασθένειες εσωτερικών οργάνων. Διαταραχή του νευρικού, του ενδοκρινικού συστήματος (τις περισσότερες φορές η ονυχομυκητίαση εμφανίζεται σε άτομα με διαβήτη) ή του ανοσοποιητικού (ανοσοκαταστολή, ιδιαίτερα της λοίμωξης HIV).
- Μια μεγάλη μάζα νυχιών, η οποία αποτελείται από μια παχιά πλάκα νυχιών και το περιεχόμενο κάτω από αυτήν, μπορεί να προκαλέσει δυσφορία όταν φοράτε παπούτσια.
- Τραυματισμός. Συνεχές τραύμα στο νύχι ή τραυματισμός και έλλειψη κατάλληλης θεραπείας.
Επιπολασμός της νόσου
Ονυχομυκητίαση– η πιο κοινή ασθένεια των νυχιών, η οποία είναι η αιτία του 50% όλων των περιπτώσεων ονυχοδυστροφίας (καταστροφή της πλάκας του νυχιού). Επηρεάζει έως και το 14% του πληθυσμού και τόσο ο επιπολασμός της νόσου στους ηλικιωμένους όσο και η συνολική επίπτωση αυξάνονται. Η συχνότητα της ονυχομυκητίασης σε παιδιά και εφήβους αυξάνεται επίσης· η ονυχομυκητίαση ευθύνεται για το 20% των λοιμώξεων από δερματόφυτα στα παιδιά.
Η αύξηση του επιπολασμού της νόσου μπορεί να σχετίζεται με τη χρήση στενών παπουτσιών, την αύξηση του αριθμού των ατόμων που λαμβάνουν ανοσοκατασταλτική θεραπεία και την αυξανόμενη χρήση των δημόσιων αποδυτηρίων.
Η ασθένεια των νυχιών συνήθως ξεκινά με tinea pedis πριν εξαπλωθεί στο κρεβάτι του νυχιού, όπου η εκρίζωση είναι δύσκολη. Αυτή η περιοχή χρησιμεύει ως δεξαμενή για τοπικές υποτροπές ή εξάπλωση της μόλυνσης σε άλλες περιοχές. Έως και 40% των ασθενών με ονυχομυκητίαση στα δάχτυλα των ποδιών έχουν συνδυασμένες δερματικές λοιμώξεις, πιο συχνά tinea pedis (περίπου 30%).
Ο αιτιολογικός παράγοντας της ονυχομυκητίασης
Στις περισσότερες περιπτώσεις, η ονυχομυκητίαση προκαλείται από δερματόφυτα, με τα T. rubrum και T. interdigitale να είναι οι αιτιολογικοί παράγοντες της λοίμωξης στο 90% όλων των περιπτώσεων. Το T. tonsurans και το E. floccosum έχουν επίσης τεκμηριωθεί ως αιτιολογικοί παράγοντες.
Οι ζυμομύκητες και οι μη δερματόφυτοι οργανισμοί μούχλας όπως το Acremonium, Aspergillus, Fusarium, Scopulariopsis brevicaulis και Scytalidium αποτελούν την πηγή ονυχομυκητίασης των δακτύλων στο 10% περίπου των περιπτώσεων. Είναι ενδιαφέρον να σημειωθεί ότι τα είδη Candida είναι οι αιτιολογικοί παράγοντες στο 30% των περιπτώσεων ονυχομυκητίασης των δακτύλων, ενώ μη δερματοφυτικές μούχλες δεν εντοπίζονται στα προσβεβλημένα νύχια.
Παθογένεση
Τα δερματόφυτα έχουν ένα ευρύ φάσμα ενζύμων που, ενεργώντας ως λοιμογόνοι παράγοντες, εξασφαλίζουν την προσκόλληση του παθογόνου στα νύχια. Το πρώτο στάδιο της μόλυνσης είναι η προσκόλληση στην κερατίνη. Λόγω της περαιτέρω αποσύνθεσης της κερατίνης και της διαδοχικής απελευθέρωσης των μεσολαβητών, αναπτύσσεται μια φλεγμονώδης αντίδραση.

Τα στάδια της παθογένεσης της μυκητίασης είναι τα ακόλουθα.
Προσκόλληση
Οι μύκητες ξεπερνούν πολλές γραμμές άμυνας του ξενιστή πριν αρχίσουν να επιβιώνουν οι υφές σε κερατινοποιημένους ιστούς. Το πρώτο είναι η επιτυχής προσκόλληση αρθροκονιδίων στην επιφάνεια κερατινοποιημένων ιστών. Οι πρώιμες μη ειδικές γραμμές άμυνας του ξενιστή περιλαμβάνουν λιπαρά οξέα στο σμήγμα, καθώς και ανταγωνιστικό βακτηριακό αποικισμό.
Αρκετές πρόσφατες μελέτες έχουν εξετάσει τους μοριακούς μηχανισμούς που εμπλέκονται στην προσκόλληση των αρθροκονιδίων σε κερατινοποιημένες επιφάνειες. Τα δερματόφυτα έχουν αποδειχθεί ότι χρησιμοποιούν επιλεκτικά τα πρωτεολυτικά αποθέματά τους κατά τη διάρκεια της προσκόλλησης και της εισβολής. Λίγο καιρό μετά την πρόσφυση, τα σπόρια βλασταίνουν και περνούν στο επόμενο στάδιο - εισβολή.
Εισβολή
Ο τραυματισμός και η διαβροχή είναι ένα ευνοϊκό περιβάλλον για τη διείσδυση μυκήτων. Η εισβολή των βλαστικών στοιχείων του μύκητα τελειώνει με την απελευθέρωση διαφόρων πρωτεασών και λιπασών, γενικά, διαφόρων προϊόντων που χρησιμεύουν ως θρεπτικά συστατικά για τους μύκητες.
Η αντίδραση του ιδιοκτήτη
Οι μύκητες αντιμετωπίζουν πολλαπλούς προστατευτικούς φραγμούς στον ξενιστή, όπως φλεγμονώδεις μεσολαβητές, λιπαρά οξέα και κυτταρική ανοσία. Ο πρώτος και σημαντικότερος φραγμός είναι τα κερατινοκύτταρα, τα οποία συναντώνται από την εισβολή μυκητιακών στοιχείων. Ο ρόλος των κερατινοκυττάρων: πολλαπλασιασμός (για ενίσχυση της απολέπισης των κεράτινων φολίδων), έκκριση αντιμικροβιακών πεπτιδίων, αντιφλεγμονώδεις κυτοκίνες. Μόλις ο μύκητας εισχωρήσει βαθύτερα, ενεργοποιούνται όλο και περισσότεροι νέοι μη ειδικοί μηχανισμοί για προστασία.
Η σοβαρότητα της φλεγμονώδους απόκρισης του ξενιστή εξαρτάται από την ανοσολογική κατάσταση, καθώς και από το φυσικό περιβάλλον των δερματόφυτων που εμπλέκονται στην εισβολή. Το επόμενο επίπεδο άμυνας είναι μια καθυστερημένη αντίδραση υπερευαισθησίας, η οποία προκαλείται από την κυτταρική ανοσία.
Η φλεγμονώδης απόκριση που σχετίζεται με αυτή την υπερευαισθησία σχετίζεται με κλινική καταστροφή, ενώ ένα ελάττωμα στην κυτταρομεσολαβούμενη ανοσία μπορεί να οδηγήσει σε χρόνια και υποτροπιάζουσα μυκητίαση.
Παρά τις επιδημιολογικές παρατηρήσεις που υποδεικνύουν γενετική προδιάθεση για μυκητιασική λοίμωξη, δεν υπάρχουν μοριακά αποδεδειγμένες μελέτες.
Κλινική εικόνα και συμπτώματα βλάβης στα νύχια των ποδιών και των χεριών
Υπάρχουν τέσσερις χαρακτηριστικές κλινικές μορφές μόλυνσης. Αυτές οι μορφές μπορούν να απομονωθούν ή να περιλαμβάνουν διάφορες κλινικές μορφές.
Περιφερική-πλάγια υπογλυφική ονυχομυκητίαση
Είναι η πιο κοινή μορφή ονυχομυκητίασης και μπορεί να προκληθεί από οποιοδήποτε από τα παθογόνα που αναφέρονται παραπάνω. Ξεκινά με εισβολή παθογόνου στην κεράτινη στιβάδα του υπονυχίου και της περιφερικής κλίνης του νυχιού, με αποτέλεσμα μια λευκωπή ή καστανοκίτρινη αδιαφάνεια του περιφερικού άκρου του νυχιού. Στη συνέχεια, η μόλυνση εξαπλώνεται κοντά στην κλίνη του νυχιού στην κοιλιακή όψη της πλάκας του νυχιού.

Ο υπερπολλαπλασιασμός ή η εξασθενημένη διαφοροποίηση στην κοίτη του νυχιού ως αποτέλεσμα της απόκρισης στη μόλυνση προκαλεί υπογλώσσια υπερκεράτωση, ενώ η προοδευτική εισβολή στην πλάκα του νυχιού οδηγεί σε αυξημένη δυστροφία των νυχιών.
Εγγύς υπογόντια ονυχομυκητίαση
Εμφανίζεται ως αποτέλεσμα μόλυνσης της εγγύς πτυχής του νυχιού, κυρίως από τους οργανισμούς T. rubrum και T. megninii. Κλινική: θόλωση του εγγύς τμήματος του νυχιού με λευκή ή μπεζ απόχρωση. Αυτή η θολότητα αυξάνεται σταδιακά και περιλαμβάνει ολόκληρο το νύχι, οδηγώντας τελικά σε λευκονυχία, εγγύς ονυχόλυση και/ή καταστροφή ολόκληρου του νυχιού.
Οι ασθενείς με εγγύς υπογόντια ονυχομυκητίαση θα πρέπει να εξετάζονται για λοίμωξη από τον ιό HIV, καθώς αυτή η μορφή θεωρείται δείκτης αυτής της νόσου.
Λευκή επιφανειακή ονυχομυκητίαση
Εμφανίζεται λόγω άμεσης εισβολής στη ραχιαία πλάκα του νυχιού και εμφανίζεται ως λευκές ή θαμπό κίτρινες, καλά καθορισμένες κηλίδες στην επιφάνεια του νυχιού. Τα παθογόνα είναι συνήθως τα T. interdigitale και T. mentargophytes, αν και μη δερματόφυτα καλούπια όπως το Aspergillus, το Fusarium και το Scopulariopsis είναι επίσης γνωστά παθογόνα αυτής της μορφής. Το είδος Candida μπορεί να εισβάλει στο υπονύχιο του επιθηλίου και τελικά να μολύνει το νύχι σε όλο το πάχος της πλάκας του νυχιού.
Καντιώδης ονυχομυκητίαση
Η βλάβη στην πλάκα του νυχιού που προκαλείται από Candida albicans παρατηρείται αποκλειστικά στη χρόνια βλεννογονοδερματική καντιντίαση (μια σπάνια ασθένεια). Συνήθως προσβάλλονται όλα τα νύχια. Η πλάκα του νυχιού πυκνώνει και αποκτά διάφορες αποχρώσεις του κίτρινου-καφέ χρώματος.
Διάγνωση ονυχομυκητίασης
Αν και η ονυχομυκητίαση ευθύνεται για το 50% των περιπτώσεων δυστροφίας των νυχιών, είναι σκόπιμο να ληφθεί εργαστηριακή επιβεβαίωση της διάγνωσης πριν από την έναρξη τοξικών συστηματικών αντιμυκητιασικών φαρμάκων.
Μελέτη υπογλώσσιων μαζών με ΚΟΗ, πολιτισμική ανάλυση του υλικού της πλάκας του νυχιού και υπογλώσσιων μαζών σε άγαρ δεξτρόζης Sabouraud (με και χωρίς αντιμικροβιακά πρόσθετα) και η χρώση των αποκομμάτων νυχιών με τη μέθοδο PAS είναι οι πιο κατατοπιστικές μέθοδοι.
Μελέτη με CON
Είναι μια τυπική εξέταση για υποψία ονυχομυκητίασης. Ωστόσο, αρκετά συχνά δίνει αρνητικό αποτέλεσμα ακόμη και με υψηλό δείκτη κλινικής υποψίας και η πολιτισμική ανάλυση του υλικού των νυχιών στο οποίο βρέθηκαν υφές κατά τη μελέτη με CON είναι συχνά αρνητική.
Ο πιο αξιόπιστος τρόπος για την ελαχιστοποίηση των ψευδώς αρνητικών αποτελεσμάτων λόγω σφαλμάτων δειγματοληψίας είναι η αύξηση του μεγέθους του δείγματος και η επανάληψη της δειγματοληψίας.
Πολιτισμική ανάλυση
Αυτή η εργαστηριακή εξέταση προσδιορίζει τον τύπο του μύκητα και προσδιορίζει την παρουσία δερματόφυτων (οργανισμοί που ανταποκρίνονται σε αντιμυκητιακά φάρμακα).
Για τη διάκριση των παθογόνων από τους ρύπους, προσφέρονται οι ακόλουθες συστάσεις:
- εάν το δερματόφυτο απομονωθεί σε καλλιέργεια, θεωρείται παθογόνο.
- Μη δερματόφυτοι οργανισμοί μούχλας ή ζυμομύκητες που απομονώνονται σε καλλιέργεια είναι σχετικοί μόνο εάν παρατηρούνται υφές, σπόρια ή κύτταρα ζυμομύκητα υπό μικροσκόπιο και παρατηρείται επαναλαμβανόμενη ενεργός ανάπτυξη του παθογόνου μη δερματόφυτου μούχλας χωρίς απομόνωση.
Πολιτιστική ανάλυση, PAS - η μέθοδος χρώσης των αποκομμάτων νυχιών είναι η πιο ευαίσθητη και δεν απαιτεί αναμονή για αποτελέσματα για αρκετές εβδομάδες.
Παθοϊστολογική εξέταση
Κατά την παθολογική εξέταση, οι υφές εντοπίζονται μεταξύ των στρωμάτων της πλάκας του νυχιού, παράλληλα με την επιφάνεια. Στην επιδερμίδα μπορεί να παρατηρηθεί σπογγίωση και εστιακή παρακεράτωση, καθώς και φλεγμονώδης αντίδραση.
Στην επιφανειακή λευκή ονυχομυκητίαση, οι μικροοργανισμοί βρίσκονται επιφανειακά στο πίσω μέρος του νυχιού, εμφανίζοντας ένα μοτίβο των μοναδικών «διάτρητων οργάνων» και των τροποποιημένων υφικών στοιχείων που ονομάζονται «δαγκωμένα φύλλα». Με την καντιντιδική ονυχομυκητίαση, παρατηρείται εισβολή ψευδουφών. Η ιστολογική εξέταση της ονυχομυκητίασης γίνεται με ειδικές βαφές.
Διαφορική διάγνωση ονυχομυκητίασης
| Πιθανοτερο | Μερικές φορές πιθανό | Σπάνια βρέθηκε |
|---|---|---|
|
|
Μελάνωμα |
Μέθοδοι θεραπείας για μύκητες νυχιών
Η θεραπεία για τον μύκητα των νυχιών εξαρτάται από τη βαρύτητα της βλάβης των νυχιών, την παρουσία σχετιζόμενης κνημιαίας κοιλότητας και την αποτελεσματικότητα και τις πιθανές παρενέργειες του θεραπευτικού σχήματος. Εάν η εμπλοκή των νυχιών είναι ελάχιστη, η τοπική θεραπεία είναι μια λογική απόφαση. Όταν συνδυάζεται με δερματοφυτίαση των ποδιών, ειδικά στο πλαίσιο του σακχαρώδη διαβήτη, είναι επιτακτική η συνταγογράφηση θεραπείας.
Τοπικά αντιμυκητιακά φάρμακα
Σε ασθενείς με προσβολή του περιφερικού νυχιού ή αντενδείξεις για συστηματική θεραπεία, συνιστάται τοπική θεραπεία. Ωστόσο, πρέπει να θυμόμαστε ότι μόνο η τοπική θεραπεία με αντιμυκητιασικούς παράγοντες δεν είναι αρκετά αποτελεσματική.
Ένα βερνίκι από την ομάδα της οξυπυριδόνης κερδίζει ολοένα και μεγαλύτερη δημοτικότητα, το οποίο εφαρμόζεται καθημερινά για 49 εβδομάδες, η μυκητολογική θεραπεία επιτυγχάνεται σε περίπου 40% των ασθενών και ο καθαρισμός των νυχιών (κλινική θεραπεία) στο 5% των περιπτώσεων ήπιας ή μέτριας βαρύτητας ονυχομυκητίασης που προκαλείται από δερματόφυτα. .
Παρά την πολύ χαμηλότερη αποτελεσματικότητά του σε σύγκριση με τα συστηματικά αντιμυκητιακά φάρμακα, η τοπική χρήση του φαρμάκου αποφεύγει τον κίνδυνο αλληλεπιδράσεων φαρμάκου-φαρμάκου.
Ένα άλλο φάρμακο, ειδικά αναπτυγμένο με τη μορφή βερνικιού νυχιών, χρησιμοποιείται 2 φορές την εβδομάδα. Είναι αντιπρόσωπος μιας νέας κατηγορίας αντιμυκητιασικών φαρμάκων, παραγώγων μορφολίνης, ενεργών κατά των ζυμομυκήτων, των δερματόφυτων και των μούχλων που προκαλούν ονυχομυκητίαση.
Αυτό το προϊόν μπορεί να έχει υψηλότερα ποσοστά μυκητολογικής σκλήρυνσης σε σύγκριση με το προηγούμενο βερνίκι. Ωστόσο, απαιτούνται ελεγχόμενες μελέτες για τον προσδιορισμό μιας στατιστικά σημαντικής διαφοράς.
Αντιμυκητιακά φάρμακα για χορήγηση από το στόμα
Ένα συστηματικό αντιμυκητιασικό φάρμακο απαιτείται σε περιπτώσεις ονυχομυκητίασης που αφορά την περιοχή της μήτρας ή εάν επιθυμείται συντομότερη πορεία θεραπείας ή μεγαλύτερη πιθανότητα κάθαρσης και ίασης. Κατά την επιλογή ενός αντιμυκητιασικού φαρμάκου, θα πρέπει πρώτα να ληφθεί υπόψη η αιτιολογία του παθογόνου, οι πιθανές παρενέργειες και ο κίνδυνος αλληλεπιδράσεων φαρμάκων σε κάθε ασθενή ξεχωριστά.
Ένα φάρμακο από την ομάδα της αλλυλαμίνης, το οποίο έχει μυκητοστατική και μυκητοκτόνο δράση κατά των δερματόφυτων, το Aspergillus, είναι λιγότερο αποτελεσματικό κατά της Scopulariopsis. Το προϊόν δεν συνιστάται για καντιντιδική ονυχομυκητίαση επειδή παρουσιάζει ποικίλη αποτελεσματικότητα έναντι των ειδών Candida.
Μια τυπική δόση 6 εβδομάδων είναι αποτελεσματική για τις περισσότερες ενέσεις στα νύχια των ποδιών, ενώ απαιτείται τουλάχιστον 12 εβδομάδες για τις ενέσεις στα νύχια. Οι περισσότερες ανεπιθύμητες ενέργειες σχετίζονται με προβλήματα του πεπτικού συστήματος, όπως διάρροια, ναυτία, αλλαγές γεύσης και αυξημένα ηπατικά ένζυμα.
Τα δεδομένα δείχνουν ότι ένα 3μηνο συνεχές δοσολογικό σχήμα είναι επί του παρόντος η πιο αποτελεσματική συστηματική θεραπεία για την ονυχομυκητίαση των νυχιών των ποδιών. Το ποσοστό κλινικής ίασης σε διάφορες μελέτες είναι περίπου 50%, αν και τα ποσοστά θεραπείας είναι υψηλότερα σε ασθενείς ηλικίας άνω των 65 ετών.
Ένα φάρμακο από την ομάδα των αζολών που έχει μυκητοστατική δράση ενάντια στα δερματόφυτα, καθώς και σε μη δερματόφυτους οργανισμούς μούχλας και ζύμης. Τα ασφαλή και αποτελεσματικά σχήματα περιλαμβάνουν ημερήσια δοσολογία παλμών για μία εβδομάδα το μήνα ή συνεχή ημερήσια δοσολογία, και τα δύο απαιτούν δύο μήνες ή δύο κύκλους θεραπείας για τα νύχια και τουλάχιστον τρεις μήνες ή τρεις παλμούς θεραπεία για βλάβες στα νύχια των ποδιών.
Στα παιδιά, το φάρμακο χορηγείται μεμονωμένα ανάλογα με το βάρος. Αν και το φάρμακο έχει ευρύτερο φάσμα δράσης από τον προκάτοχό του, μελέτες έχουν δείξει σημαντικά χαμηλότερο ποσοστό ίασης με αυτό και υψηλότερο ποσοστό υποτροπής.
Αυξημένα επίπεδα ηπατικών ενζύμων εμφανίζονται σε λιγότερο από 0, 5% των ασθενών κατά τη διάρκεια της θεραπείας και επανέρχονται στο φυσιολογικό εντός 12 εβδομάδων μετά τη διακοπή της θεραπείας.
Ένα φάρμακο που δρα μυκητοστατικά κατά των δερματόφυτων, ορισμένων μη δερματοφυτικών μούχλων και των ειδών Candida. Αυτό το φάρμακο λαμβάνεται συνήθως μία φορά την εβδομάδα για 3 έως 12 μήνες.
Δεν υπάρχουν σαφή κριτήρια εργαστηριακής παρακολούθησης ασθενών που λαμβάνουν τα παραπάνω φάρμακα. Είναι λογικό να κάνετε μια πλήρη αιματολογική εξέταση και εξετάσεις ηπατικής λειτουργίας πριν από τη θεραπεία και 6 εβδομάδες μετά την έναρξη της θεραπείας.
Ένα φάρμακο από την ομάδα grisan δεν θεωρείται πλέον τυπική θεραπεία για την ονυχομυκητίαση λόγω της μακράς πορείας θεραπείας, των πιθανών παρενεργειών, των αλληλεπιδράσεων φαρμάκου-φαρμάκου και των σχετικά χαμηλών ποσοστών ίασης.
Τα σχήματα συνδυαστικής θεραπείας μπορεί να παράγουν υψηλότερα ποσοστά κάθαρσης από τη συστηματική ή τοπική θεραπεία μόνο. Η κατάποση ενός φαρμάκου αλλυλαμίνης σε συνδυασμό με την εφαρμογή ενός βερνικιού μορφολίνης έχει ως αποτέλεσμα την κλινική ίαση και ένα αρνητικό αποτέλεσμα μυκητολογικού τεστ σε περίπου 60% των ασθενών, σε σύγκριση με το 45% των ασθενών που λαμβάνουν μόνο ένα συστηματικό αντιμυκητιασικό φάρμακο αλλυλαμίνης. Ωστόσο, μια άλλη μελέτη δεν έδειξε πρόσθετο όφελος όταν συνδυάζεται ένας συστημικός παράγοντας αλλυλαμίνης με ένα διάλυμα ενός φαρμάκου οξυπυριδόνης.
Άλλα φάρμακα
Η μυκητοκτόνος δράση που εμφανίζεται in vitro για τη θυμόλη, την καμφορά, τη μενθόλη και το έλαιο Eucalyptus citriodora υποδεικνύει τη δυνατότητα για πρόσθετες θεραπευτικές στρατηγικές στη θεραπεία της ονυχομυκητίασης. Ένα αλκοολούχο διάλυμα θυμόλης μπορεί να χρησιμοποιηθεί με τη μορφή σταγόνων στην πλάκα του νυχιού και υπονυχία. Η χρήση τοπικών σκευασμάτων με θυμόλη για τα νύχια οδηγεί σε ίαση σε μεμονωμένες περιπτώσεις.
Χειρουργική επέμβαση
Οι τελικές θεραπευτικές επιλογές για περιπτώσεις ανθεκτικές στη θεραπεία περιλαμβάνουν χειρουργική αφαίρεση του νυχιού με ουρία. Για να αφαιρέσετε περισσότερες από τις μάζες που καταρρέουν από το προσβεβλημένο νύχι, χρησιμοποιούνται ειδικές τσιμπίδες.
Πολλοί γιατροί πιστεύουν ότι η κύρια και πρώτη μέθοδος αντιμετώπισης του μύκητα των νυχιών είναι η μηχανική αφαίρεση του νυχιού. Τις περισσότερες φορές, συνιστάται η χειρουργική αφαίρεση του προσβεβλημένου νυχιού και λιγότερο συχνά η αφαίρεση με κερατολυτικά επιθέματα.
Παραδοσιακές μέθοδοι για την καταπολέμηση του μύκητα των νυχιών
Παρά τον μεγάλο αριθμό διαφορετικών λαϊκών συνταγών για την αφαίρεση του μύκητα των νυχιών, οι δερματολόγοι δεν συνιστούν να επιλέξετε αυτήν την επιλογή θεραπείας και να ξεκινήσετε με μια "οικιακή διάγνωση". Είναι σοφότερο να ξεκινήσετε θεραπεία με τοπικά φάρμακα που έχουν υποβληθεί σε κλινικές δοκιμές και έχουν αποδειχθεί αποτελεσματικά.
Πορεία και πρόγνωση
Τα κακά προγνωστικά σημεία είναι ο πόνος που εμφανίζεται λόγω πάχυνσης της πλάκας του νυχιού, η προσθήκη δευτερογενούς βακτηριακής λοίμωξης και ο σακχαρώδης διαβήτης. Ο πιο ευεργετικός τρόπος για να μειωθεί η πιθανότητα υποτροπής είναι ο συνδυασμός μεθόδων θεραπείας. Η θεραπεία για την ονυχομυκητίαση είναι μια μακρά πορεία που δεν οδηγεί πάντα σε πλήρη ανάρρωση. Ωστόσο, μην ξεχνάτε ότι το αποτέλεσμα της συστηματικής θεραπείας είναι έως και 80%.
Πρόληψη
Η πρόληψη περιλαμβάνειμια σειρά από εκδηλώσεις, χάρη στην οποία μπορείτε να μειώσετε σημαντικά το ποσοστό της μόλυνσης από ονυχομυκητίαση και να μειώσετε την πιθανότητα υποτροπής.
- Απολύμανση προσωπικών και δημόσιων αντικειμένων.
- Συστηματική απολύμανση παπουτσιών.
- Αντιμετώπιση ποδιών, χεριών, πτυχών (υπό ευνοϊκές συνθήκες - αγαπημένος εντοπισμός) με τοπικούς αντιμυκητιασικούς παράγοντες με τις συστάσεις δερματολόγου.
- Εάν επιβεβαιωθεί η διάγνωση της ονυχομυκητίασης, είναι απαραίτητο να επισκέπτεστε γιατρό για παρακολούθηση κάθε 6 εβδομάδες και μετά την ολοκλήρωση της συστηματικής θεραπείας.
- Εάν είναι δυνατόν, σε κάθε επίσκεψη στο γιατρό θα πρέπει να απολυμάνετε τις πλάκες των νυχιών.
συμπέρασμα
Η ονυχομυκητίαση (μύκητας των νυχιών των χεριών και των ποδιών) είναι μια λοίμωξη που προκαλείται από διάφορους μύκητες. Αυτή η ασθένεια επηρεάζει την πλάκα των νυχιών των δακτύλων των χεριών ή των ποδιών. Όταν κάνετε μια διάγνωση, εξετάστε όλο το δέρμα και τα νύχια και επίσης αποκλείστε άλλες ασθένειες που μιμούνται την ονυχομυκητίαση. Εάν υπάρχει οποιαδήποτε αμφιβολία για τη διάγνωση, πρέπει να επιβεβαιωθεί είτε με καλλιέργεια (κατά προτίμηση) είτε με ιστολογική εξέταση των αποκομμάτων των νυχιών ακολουθούμενη από χρώση.
Η θεραπεία περιλαμβάνει χειρουργική αφαίρεση, τοπικά και γενικά φάρμακα. Η θεραπεία της ονυχομυκητίασης είναι μια μακρά διαδικασία που μπορεί να διαρκέσει αρκετά χρόνια, επομένως δεν πρέπει να περιμένετε ανάρρωση «από ένα χάπι». Εάν υποπτεύεστε μύκητες στα νύχια, συμβουλευτείτε έναν ειδικό για να επιβεβαιώσετε τη διάγνωση και να συνταγογραφήσετε ένα ατομικό σχέδιο θεραπείας.






















